Post Views: 1,021
はじめに
僕は,2021年の夏に緑内障(右目)になってから5年が経過したが,レイに漏れず視野の欠損は進行中で,右目の全視野の内の右上1/4領にとどまっているものの進行は止まっていない.
眼圧が高いことによる緑内障の場合は,まだ,手術などの手段があるが,正常眼圧緑内障では余り後がない.というか劇的な効果のある治療法がまだ確立されていない.僕の場合は,正常眼圧緑内障なので,あまり後がない,ことになる.
現在(2026/04/18),眼圧は正常眼圧範囲の15mmHg程度であり,現在の「ミケルナ」点眼により13程度に抑えられている.2025/11ごままでは,タプロス(版)とアイファガン(朝晩)を使っていたが,右目での中心部への「視野欠損」と「かすみ目」(点状角膜変性症をもっているので,角膜への影響が出たのかもと思った)が急に出てきたため「ミケルナ」に切り替えた.アイファガン点眼は,出てきた副作用であると考えられる結膜炎や「コロコロ感」で1週間程度の期間でこれまでに何度となく中断していた.
(残っているアイファガンを点眼してみると,やはり角膜がコロコロする.もう,朝夕の2回点眼はできないな)
タプロスは,ミケルナのPG成分で代替できるが,α2作動薬であるアイファガンはミケルナでは代替できないのが心配だ.
項目 タプロス アイファガン ミケルナ 主な成分 タフルプロスト(PG製剤):プロスタグランジンF2α誘導体 ブリモニジン(α作動薬);カルテオロール塩酸塩 タプロス + ミケラン 眼圧下降力 非常に強い 中等度 非常に強い 点眼回数 1日1回(夜) 1日2回(朝・夕) 1日1回(夜) 血流改善効果 あり 乏しい 非常に高い 直接の神経保護 基礎研究レベル あり(報告が豊富) 基礎研究レベル 主な副作用 まつ毛の伸長、まぶたの黒ずみ(色素沈着) アレルギー性結膜炎 、眠気、めまい色素沈着、徐脈、喘息の悪化(β遮断薬の影響) 特筆すべき点 第一選択薬として最も一般的。酸化ストレスへの報告あり。 **「直接的な保護」**を期待する場合の代名詞。 **「血流改善」**のメリットを最大化した配合剤。
アイファガン(成分名:ブリモニジン)とタプロス(成分名:タフルプロスト)は、どちらも緑内障治療で頻用されますが、その特性や「眼圧下降以外」の付加価値については明確な違いがあります。
特に酸化ストレスや神経保護という観点を踏まえて比較します。
1. 作用メカニズムと眼圧下降
項目 タプロス(PG関連薬) アイファガン(α2作動薬) 主な作用 房水の排出(ブドウ膜強膜流出路)を促進 房水の産生抑制 + 排出促進(デュアルアクション) 眼圧下降力 非常に強い (第一選択薬)中等度(単剤よりは追加で使われることが多い) 点眼回数 1日1回(夜) 1日2回(朝・夕)
2. 「神経保護作用」の考え方の違い
どちらも「眼圧を下げる以外」の効果が期待されていますが、そのアプローチが異なります。
アイファガン(直接的な神経保護): アイファガンは、網膜の神経細胞にある受容体に直接働きかけ、細胞を死ににくくする**「直接的な神経保護作用(Neuroprotection)」**についての報告が非常に多い薬剤です。米国などの大規模な臨床試験(LoGTS)において、同じ眼圧下降率の他剤と比較して、視野の維持効果が高かったというデータがあり、神経保護を期待して選ばれる代表格です。タプロス(血流改善による保護): 前述の通り、タプロスは視神経乳頭の血流を増やす 効果に優れています。血流が良くなることで二次的に酸化ストレスを軽減し、神経を守るというアプローチです。
3. 副作用の比較(継続のしやすさ)
ここが選択の大きな分かれ目になることが多いです。
タプロス: **PAP(パンダ目)**が主な課題です。まつ毛が伸びる、まぶたが黒ずむ、目の上が窪むといった、見た目の変化が起こりやすいです。ただし、全身への副作用は極めて稀です。アイファガン: アレルギー性結膜炎 (まぶたの腫れや痒み)が比較的高い頻度(約10〜15%)で起こります。また、稀に眠気やめまい、血圧低下などの全身症状が出ることがあります。
4. 酸化ストレス・血流の観点からの使い分け
タプロスが向いているケース:
とにかく確実に眼圧を下げたい。
血流不足 が疑われる(冷え性、低血圧、正常眼圧緑内障など)。1日1回の点眼で済ませたい。
アイファガンが向いているケース:
眼圧は下がっているのに、視野が進行してしまう 。
眼圧下降に加えて、神経細胞を直接守る 効果を上乗せしたい。
タプロス等のPG製剤でまぶたの色素沈着が気になる。
緑内障
緑内障は,120~150万個あるとされる「網膜神経節細胞;etinal ganglion cell, RGC」が一部で死滅した結果,その部分の視野が欠損する症状として現れます.従って,緑内障は治らない病気です.網膜神経節細胞は,種々の形体が見られるが,脳へ至る長い軸索を持つ共通する特徴がある.
一般的に網膜と呼ばれる膜は,何層にもなっていて一層目の網膜細胞(錐体細胞と桿体細胞)で受けた情報を網膜神経節細胞が仲介し最終的に脳(視床,視床下部,中脳)に伝達される(2023/11/08).
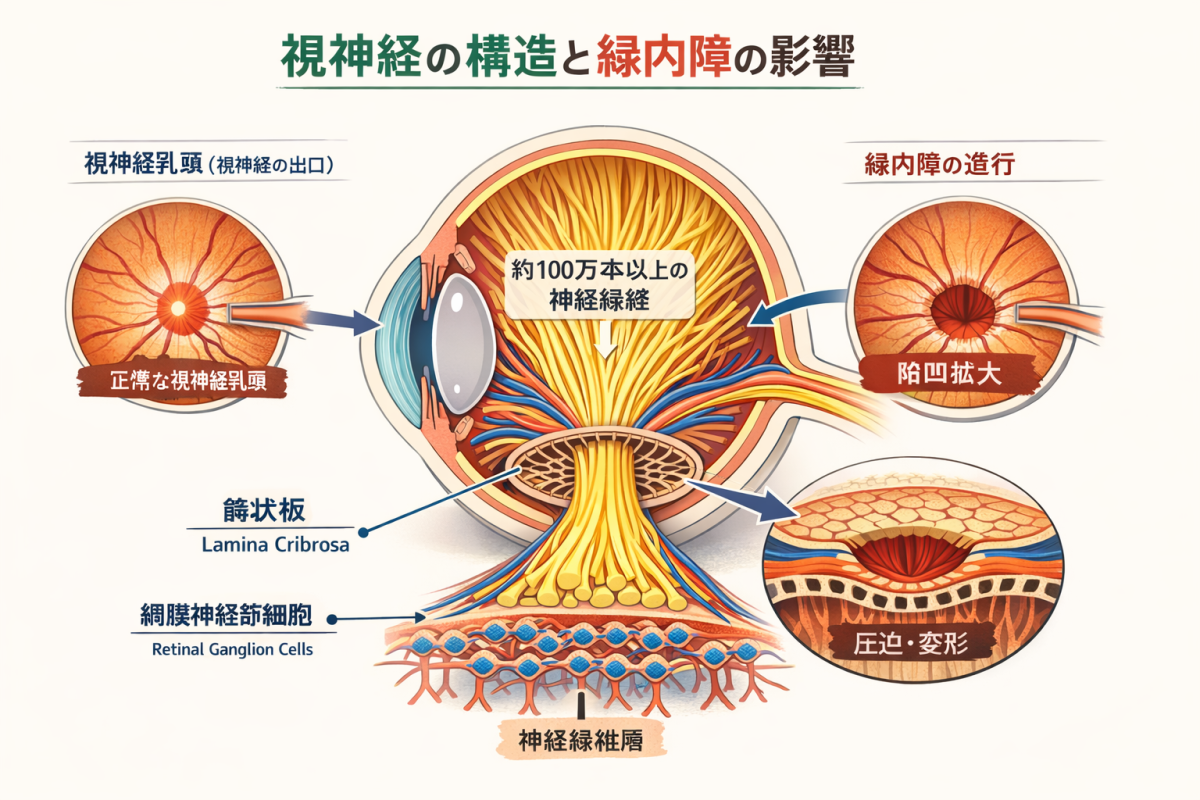
緑内障の説明とイラスト
緑内障でダメージを受ける視神経の構造について、視覚的に理解しやすいよう図解のイメージを添えて解説します。
視神経は単なる「一本の紐」ではなく、網膜から集まった約100万から120万本もの細い神経線維(光の信号を伝えるケーブル)が束ねられた、非常に精密な構造をしています。
図.視神経の構造(by チャッピー)
図の説明
図中の主な漢字の読みと意味は以下のとおりです。
緑内障の進行 (りょくないしょうのしんこう)
視神経 (ししんけい)
緑内障 (りょくないしょう)
視神経乳頭 (ししんけいにゅうとう)
正常な視神経乳頭 (せいじょうなししんけいにゅうとう)
陥凹拡大 (かんおうかくだい)
篩状板 (しじょうばん)Lamina Cribrosa と呼ばれます。
網膜神経節細胞 (もうまくしんけいせつさいぼう)
神経線維層 (しんけいせんいそう)
圧迫・変形 (あっぱく・へんけい)
表.視神経の構造に関する用語
日本語名 英語名 視神経 Optic nerve 視神経乳頭(ししんけいにゅうとう) Optic nerve head / Optic disc 視神経乳頭陥凹(ししんけいにゅうとうかんおう) Optic disc cupping 陥凹拡大(かんおうかくだい) Cupping enlargement 網膜神経節細胞(もうまくしんけいせつさいぼう) Retinal Ganglion Cells (RGCs)篩状板 (しじょうばん) Lamina cribrosa 視野 Visual field 光干渉断層計(検査機器) Optical Coherence Tomography (OCT)
視神経の主な構造と緑内障の影響
緑内障を理解する上で重要なポイントは以下の3つの部位です。
1. 視神経乳頭(ししんけいにゅうとう)
眼球の奥にある、神経線維が束になって眼球の外へと出ていく「出口」の部分です。
正常な状態: 綺麗なピンク色をしており、中心に少しだけ「くぼみ(陥凹:かんおう)」があります。緑内障の状態: 神経線維が死んで減少するため、この中心の**「くぼみ」が大きく、深く広がっていきます。** これを「視神経乳頭陥凹拡大」と呼びます。
2. 篩状板(しじょうばん)
視神経乳頭の底にある、コラーゲン線維でできた「網目状の膜」です。神経線維はこの網の目を通って脳へ向かいます。
緑内障との関わり: 眼圧が高くなると、この網目状の組織が圧迫されて歪みます。すると、網の目を通っている神経線維や血管が締め付けられ、ダメージ(酸化ストレスや血流不全)を受けます。
3. 網膜神経節細胞(神経線維層)
網膜の表面に広がる神経の細胞です。ここから伸びる長い線維が集まって視神経を構成します。
緑内障との関わり: OCT(光干渉断層計)という検査で見ることができる部分です。緑内障が進行すると、この神経線維の層が薄くなっていく のが確認できます。
なぜ構造を知ることが大切か
緑内障の治療(タプロスやアイファガンなど)の目的は、この精密な構造を守ることにあります。
眼圧を下げる: 篩状板への圧力を減らし、物理的な変形を防ぐ。血流を良くする: 狭くなった網目の中で、神経に栄養を送る血管の巡りを助ける。神経を保護する: 酸化ストレスなどによって壊れやすくなった神経細胞そのものを強化する。
視神経は一度壊れると再生しない組織であるため、これらの構造が「薄くなる」前に食い止めることが、治療の最大の目標となります。
視神経の構造や、ご自身の検査結果(陥凹の大きさなど)について、主治医から具体的な説明を受けたことはありますか?
網膜神経節細胞とその周辺に位置する組織細胞を描いた参考となる図 を検索しています
回答を生成しています…
探す
網膜神経節細胞とその周辺に位置する組織細胞を描いた参考となる図は、以下のようなものがあります。
1 では、網膜の各層と神経細胞の配置を示しています。網膜神経節細胞は網膜の最も内側にあり、視細胞からの情報を受け取る双極細胞やアマクリン細胞とシナプスを形成しています。神経節細胞の軸索は視神経となって脳に伝達されます。2 では、神経節細胞の種類とその特徴を示しています。神経節細胞には、外側膝状体のP細胞に投射するMidget細胞、M細胞に投射するParasol細胞、K細胞に投射するBistratified細胞、視交叉上核に投射する光感受性神経節細胞などがあります。それぞれに応答速度や受容野の大きさ、色やコントラストの感度などが異なります。3 では、神経節細胞の軸索が視神経交叉でどのように分かれるかを示しています。神経節細胞の軸索は鼻側半分と耳側半分とでまとめられ、鼻側半分のものは反対側に、耳側半分のものは同じ側に投射されます。これにより、右視野の情報は左の外側膝状体で、左視野の情報は右の外側膝状体で処理されます。4(該当ページが無いためリンクを削除:2026/04/18)では、外側膝状体の構造と神経節細胞の投射先を示しています。外側膝状体は視床の一部で、6層の構造を持っています。1、2層に位置する神経細胞をM細胞、3、4、5、6層をP細胞、間にあるものをK細胞と呼びます。神経節細胞の投射先は、Midget細胞がP細胞層、Parasol細胞がM細胞層、Bistratified細胞がK細胞層になります。また、外側膝状体と同じ側に位置する目の情報は2、3、5層に、反対側の目の情報は1、4、6層に投射されます。
5(該当ページが無いためリンクを削除:2026/04/18) では、網膜の内網状層の構造を示しています。内網状層は、双極細胞やアマクリン細胞と神経節細胞の樹状突起とがシナプスを形成する部位です。神経節細胞はオン型とオフ型に分かれ、オン型は双極細胞のオン型とアマクリン細胞のオフ型と、オフ型は双極細胞のオフ型とアマクリン細胞のオン型とシナプスを形成します。これにより、神経節細胞は中心周辺拮抗型の受容野を持ちます。
Learn more1ja.wikipedia.org 2human-cell.com 3jstage.jst.go.jp 4inami.co.jp 5ganka.info 6bing.com 7js-brain.com 8gettyimages.com
緑内障の病名の由来 : 眼圧が急激に上がるなどする急性の緑内障を紀元前4~5世紀頃に古代ギリシャのヒポクラテスが「地中海の海の色のように青くなり、やがて失明状態になる」と記述しているところに由来とする説。東洋人では青くなることは少ない。
一般的に眼圧が上がって発症すると言われてますが、日本人には当てはまるとは言えません。7割が正常眼圧の範囲内での正常眼圧緑内障と呼ばれています。しかし、治療法は眼圧を下げるしかなく目的は一つでその手段が手術や点眼の2択です。
因みに、白内障は、レンズである水晶体が白く濁って白くなることから日本ではこの名称がついています。いずれにしても、見た目の命名であって発症の原因は異なります。
メルマガ、150:なぜ緑内障と呼ぶか(緑内障の由来)- 新宿東口眼科医院 –
https://www.shec.jp/mailmag/150/
原因別
隅角の詰まりによるもの
原発閉塞隅角緑内障(げんぱつへいそくぐうかくりょくないしょう)
発達緑内障(はったつりょくないしょう)
房水の排出路の詰まりによるもの
原発開放隅角緑内障(げんぱつかいほうぐうかくりょくないしょう)
正常眼圧のもの
正常眼圧緑内障(せいじょうがんあつりょくないしょう)
40歳をすぎたら「正常眼圧緑内障」にご注意を, 2011
https://www.healthcare.omron.co.jp/resource/column/life/95.html
緑内障 – EyeLife – より
https://www.eyelifemegane.jp/v2/sick_glaucoma.php
緑内障について詳細に纏められた資料があります。以下のリンクを辿ってみてください。
緑内障で失明しないために (2019)
https://www.akashi-shiminhosp.jp/pdf/person/person_20190808_2.pdf
要因
緑内障の要因は種々あると考えられており、多因子リスクの説が有力です。ストレス、低血圧、睡眠時無呼吸症候群などです。いずれも循環関係、すなわち血行不良などが原因となっているようです。
また、強度近視の場合、緑内障の発症リスクは高くなることもわかっているようですが、強度近視は、眼軸の伸びることが原因であることも近年わかって来ています。更に、眼軸が伸びるのは、眼球の強膜の細胞における小胞体ストレスにより、強膜を作っているタンパク質に異変を来すことが原因であると、最新の研究で明らかにされています。
眼軸が伸びることで、緑内障の発生にも関わっているのでは無いかとも言われています。すなわち、眼軸が伸びることで、眼底部の視神経周辺を圧迫し神経の栄養が悪化することで、神経が徐々に死んでゆくことで視野が欠けてくるという理屈です。
検査
緑内障の治療スフップ
治療は基本的に、現状維持か進行速度の抑制です。生涯にわたってクオリティ・オブ・ライフ(QOL); 人生の質の向上をできるだけ目指すことになります。
少し切実な話になります。それほど遠くない将来には、現在、開発が精力的に進められている遺伝子治療により、網膜を含めた眼底の組織の再生が可能になるかも知れませんが、現在は、対処療法で凌いで人生を全うすることになります。
点眼 :
正常眼圧 : 10〜21 mmHg
眼圧上昇/視野障害 : 1種類から開始
視野障害の悪化 : 2種類、3種類と増やしていく
正常眼圧においてもプロスタグランジン製剤で効果がある
レーザー治療
観血的緑内障手術
緑内障インプラント手術
Express(R) : ステンレス製のインプラント(2.6mm, 380μm)
注記) : 正常眼圧のケースでは,治療法は現在存在していない.
視神経など周辺の血流が不良であると考えられる場合は血流を改善する薬剤があるようです.
「血流改善」の治療上の位置づけ
機械的圧迫説: 眼圧が高いために神経が押し潰される。血管説(血流不全説): 血流が悪いために神経が栄養不足・酸欠になり、酸化ストレスが発生して死滅する。補足: > 最近では、サプリメント(例:カシスアントシアニン、ギンコビローバ、赤ショウガ抽出物など)においても、視神経乳頭血流を改善し視野維持に寄与する可能性が研究されています。タプロス点眼(成分名:タフルプロスト)において、本来の薬効である眼圧下降作用とは別に、**酸化ストレスから細胞を保護する効果(視神経保護作用)**を示唆する報告は複数存在します。
特に、緑内障の進行に関与する「酸化ストレス」や「血流障害」に対するポジティブな研究データが、基礎研究(細胞・動物実験)を中心に報告されています。
以上
参考文献
緑内障について -Santen –
1. ストレスをためない
https://www.santen.co.jp/ja/healthcare/eye/library/glaucoma/nattoku/about-gla/
さくらい眼科
https://www.sakurai-eyeclinic.jp/content3.html
2. 視神経を強化する緑内障予防法
首の指圧について書かれている
【血流を改善して緑内障予防】血管指圧で血管を直接刺激する方法 | 緑内障社長の目に良い日記 – 緑内障・視野欠損の不安に負けず生きる方へ (cjnext.com)
編集履歴
2020/03/30 はりきり(Mr)


![QoL – 睡眠時無呼吸症候群の確定診断を受けてからもう10年が経過したが,当初はダイエット,最近では文明の利器を使って改善を模索してきた[2025/03/15].](https://keenme.myds.me/wp-content/uploads/2025/06/383de81e-c6df-4b06-987f-94faa37dba6f-1.png)
![[健康] 正常眼圧緑内障 – ステージはdbで表す – 全ては眼軸が伸びることが原因だと – 緑内障治療の記録- [2023/10/09, 2025/03/02]](https://keenme.myds.me/wp-content/uploads/2020/03/2EBC7D61-BE13-4F35-ABF8-E579B65C3DC2.jpeg)